【執筆者】整形外科医 竹谷内 康修 
慈恵医大卒。福島県立医大整形外科に入局。米国のナショナル健康科学大学でリハビリ技術を習得。2007年東京駅の近くで開業。著書・マスコミ掲載多数。
【執筆者】整形外科医 竹谷内 康修 
慈恵医大卒。福島県立医大整形外科に入局。米国のナショナル健康科学大学でリハビリ技術を習得。2007年東京駅の近くで開業。著書・マスコミ掲載多数。
最終更新日:2021年3月16日 公開日:2020年1月16日
変形性膝関節症とは、加齢とともに関節軟骨が徐々にすり減っていくことで、膝の痛み、腫れ、関節の変形、可動域が狭くなる、動かすと音が鳴るなどの症状を起こす病気です。歳をとれば誰しもが経験する可能性のある病気です。院長の著書「自分で治す!変形性膝関節症」(洋泉社刊)で詳しく解説しています。

変形性膝関節症は、以下のような複数の原因が関係して発症します。
・関節軟骨のすり減り
変形性膝関節症の最大の原因は、関節軟骨のすり減り(摩耗)です。
関節軟骨がすり減って軟骨の下の骨が露出するようになると強い痛みが出ます。
また、軟骨がすり減る際の削りカスが関節包などの関節周囲に炎症を起こすと、痛みの原因となります。
・関節軟骨の質の低下
加齢に伴う関節軟骨の質の低下も変形性膝関節症の原因の一つです。
軟骨の質が低下すると摩耗が進みやすくなる上、関節軟骨の弾力性が低下します。
関節軟骨は、大腿骨と脛骨の関節面にあり、荷重による衝撃を吸収していますが、関節軟骨の弾力性が低下すると、関節軟骨の下にある骨に強い衝撃が加わるようになり、骨がダメージを受けて痛み出します。
・肥満
肥満があったり、体重が増えたりすると、膝にかかる負荷が増えて痛みが出やすくなります。
また、関節軟骨の摩耗が早く進んでしまいます。
・筋力不足
膝周囲の筋力が不足すると、歩く時や走る時に膝関節にかかる負担が増加します。
膝周囲の筋肉は、関節を動かしながらも壊れないように保護する役割もあるのです。
院長の著書、「自分で治す!変形性膝関節症」(洋泉社刊)ではこれを竹谷内モデルとして解説しています。
加齢とともに筋肉量は減っていくものなので、運動を定期的に行っている人でなければ、容易に筋力不足に陥ります。
・過去の膝の怪我
過去に膝の靭帯損傷等の怪我をしたことがあり、関節の安定性が悪くなっていると、関節軟骨の摩耗が早く進み、変形性膝関節症を発症しやすくなります。
・運動のし過ぎ
ランニング、バスケットボールやバレーボールなどのジャンプするスポーツ、バーベルを使ったスクワットなど、膝に大きな負荷のかかる運動をすれば、当然膝の軟骨の摩耗は早まります。
運動のし過ぎも膝にはよくありません。
マラソンをしたあとに変形性膝関節症を発症するケースもあります。スポーツも良し悪しです。
・感染、関節リウマチ等の病気
膝関節に細菌が感染して化膿すると、関節組織が破壊され、変形性膝関節症を若いうちから発症しやすくなります。
また、関節リウマチ等の膝関節を破壊してしまう病気も変形性膝関節症の原因となります。
・遺伝
遺伝的に変形性の関節症を発症しやすい人もいます。
これは、親を恨むしかありません。
へバーデン結節といって手指の第一関節が変形する50代以降の女性に多い病気がありますが、そういう方は遺伝的に変形性膝関節症にもなりやすいと言われています。
・変形性膝関節症で膝が痛むとき
変形性膝関節症の症状の第一として挙げられるのが膝の痛みです。
特に、立ち上がるときに膝が痛い、歩き始めに膝が痛い、歩くと膝が痛い、階段の上り下りで膝が痛い(特に階段の下り)、などがよくある膝の痛みの症状です。
・歩くときの膝の痛み
変形性膝関節症の初期には歩くときに膝に違和感を覚えるくらいですが、徐々に歩くたびに膝の痛みが現れてきます。
進行すると、痛みで歩くのが苦痛になります。
・動き始めの膝の痛み
変形性膝関節症では、立ち上がるときに痛む、歩き始めに痛むなど、動作開始時に特に痛みが出ます。
・階段で膝が痛い
階段の上り下りで膝が痛みます。
特に階段の下りで強く痛みます。
階段の上りより、下りのほうが筋肉は関節を支えにくいためです。
・じっとしていても膝が痛む
一過性に膝に炎症が起きて水がたまり、関節がパンパンに腫れると安静時にも膝が痛みます。
また、変形性膝関節症が進行すると、じっとしていても膝の痛みが感じられるようになります。
・変形性膝関節症で痛む膝の部位
変形性膝関節症で痛む膝の部位で最も頻度が高いのが、膝の内側です。日本人はO脚の人が多く、内側の軟骨がすり減りやすく、痛みも内側に発生しやすいです。
次に多いのが前側です。外側や膝の裏側が痛むこともあります。
膝関節に炎症が起きると腫れて、膝の関節部分が大きくなります。健康な膝関節は、骨の上に薄い皮膚があり、その下にはやはり薄い関節包があるだけでゴツゴツしています。しかし関節が腫れると周囲が肉厚になったようになり、触るとブヨブヨします。さらに関節内に水がたまると、膝がパンパンに腫れることもあります。
膝関節に水がたくさん溜まっていると、膝を曲げていくと強い痛みが出ます。
また、深く膝を曲げられなくなります。
日本人は、生まれつき若干O脚の人が多く、膝の内側の軟骨が削れやすくなっています。
そして、軟骨が削れていくと膝関節の内側に骨棘(骨のとげ)ができるなど、変形していきます。また、徐々にO脚の度合いが大きくなっていきます。
変形性膝関節症では徐々に膝の動く範囲が狭くなってきます。
まず、膝がまっすぐ伸びなくなります。
歩いて足を前に出す際に膝がピンと伸びなくなります。また、膝の曲がりが悪くなります。
正座ができなくなったり、しゃがみにくくなったりします。
関節軟骨がすり減り、関節のかみ合わせが悪くなると、膝の曲げ伸ばしをするときに、コキコキ音が鳴るようになります。
関節面が削れてデコボコになっているので、動かしたときにスムーズに滑らず、引っ掛かって音が発生します。
変形性膝関節症では、太ももの前側にある大きな筋肉の大腿四頭筋が萎縮してきます。
もともと加齢とともに痩せて細りますが、顕著に細くなります。
関節軟骨が摩耗すると、関節内のスペースが広がって関節がゆるくなります。
そのため関節がぐらつきやすくなります。
変形性膝関節症は一般に50代以降の方に多い病気ですが、40代の方にも珍しくありません。
それどころか、運動不足の20代、30代の方も初期の変形性膝関節症になることが珍しくありません。
階段の上り下りや、立ち上がる際に膝の違和感を覚えるようでしたら、20代、30代でも変形性膝関節症の初期段階の可能性があります。
特に、段差の大きな階段を下るときに痛みや違和感が出たときは、変形性膝関節症になっているサインと考えられます。
竹谷内医院では、変形性膝関節症の痛みを改善するために、様々なリハビリ治療を取り入れ、それを組み合わせて行っています。
第一に、膝をサポートする筋肉の状態を改善する調整を手で行います。
変形性膝関節症の人は、太ももの前側にある大腿四頭筋や、後ろ側にあるハムストリングなどの筋肉が弱っています。
筋力を十分に発揮できないと、関節に過剰な負担がかかります。
そのため手で筋肉を調整し、本来の力を発揮できるようにします。
すると膝への負担が減り、痛みの緩和につながります。
変形性膝関節症では、関節が固くなって動きが悪くなり、関節の特定の部位に負担が集中し、軟骨が摩耗しやすくなっています。
手で関節を調整して、膝関節の動きを改善します。
当院では、米国製のレーザー光線器具による治療を変形性膝関節症に行っています。レーザー光線を関節の炎症部位に照射すると、照射された細胞が活性化し、炎症が鎮まり痛みが軽減します。レーザー光線の治療器具は高価なため、整形外科の病院には普及していません。
 米国のLaser Biotech International 社製レーザー光線の治療器具Lumix2
米国のLaser Biotech International 社製レーザー光線の治療器具Lumix2
竹谷内医院では、ストレッチ体操や筋力トレーニングなどの運動療法を積極的に指導し、素早い回復を目指しています。詳しくは、院長の著書「ビジュアル版 自分で治す!変形性膝関節症」(洋泉社刊)をご参照下さい。

・変形性膝関節症のストレッチ体操
膝周囲の筋肉が縮んで固まっていると、歩行などの動きが小さくなり、関節の特定の部分にしか負荷をかけないことになります。すると、そこだけが摩耗していってしまいます。そこで筋肉をストレッチし、小さくなった歩幅が自然に広がることを目指します。
下の写真は太ももの裏にあるハムストリングスのストレッチです。
 ハムストリングスのストレッチ体操
ハムストリングスのストレッチ体操
・変形性膝関節症の筋力トレーニング
変形性膝関節症の発症と最も関係する筋肉は大腿四頭筋です。筋力トレーニングで大腿四頭筋を鍛えることで、膝関節の負担の軽減や安定化が図れます。筋トレは最も大切な治療のひとつです。
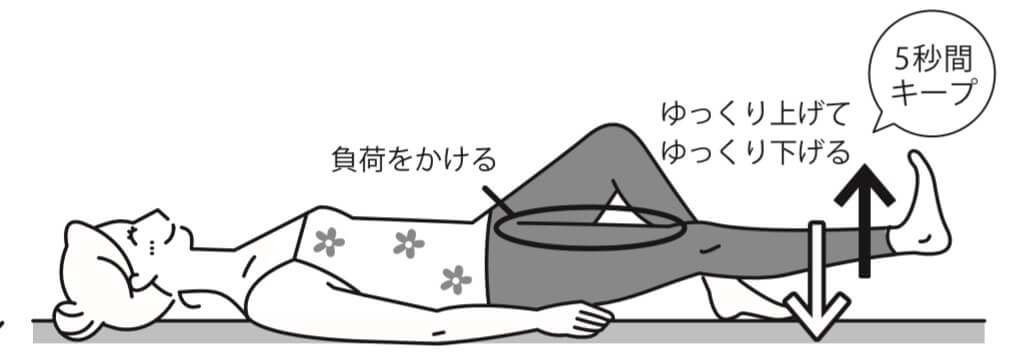 大腿四頭筋を鍛える足上げ筋力トレーニング
大腿四頭筋を鍛える足上げ筋力トレーニング
ロキソプロフェン、ジクロフェナク、セレコキシブなどの痛み止めの薬が処方されます。
これらは消炎鎮痛剤という種類の薬で、内服すると血行性に膝に届き、炎症を鎮めて痛みを和らげます。
胃潰瘍や、腎臓・肝臓障害などの副作用があるので、長期間の服用は避けるべきです。
病院では変形性膝関節症に痛み止めの内服薬に加え、湿布を処方することが多くあります。
病院で処方されたり、薬局で販売されたりしている湿布は、消炎鎮痛薬を皮膚から吸収させて患部の痛みを和らげる薬です。
勘違いされがちですが、冷やす効果や温める効果はほとんどありません。
近年、エスフルルビプロフェンという成分が入った効果の高い湿布薬が処方され始めました。
変形性膝関節症では、ヒアルロン酸やステロイドを関節内に注射します。ステロイドの注射は、副作用で軟骨の変性を起こすので良くないと考えて使用しない整形外科医もいます。
しかし、副作用が少なく効果的と思われてきたヒアルロン酸の関節注射も、アメリカの学会が作成した2019年の変形性関節症のガイドラインでは、何と「条件付き非推奨」となっており、効果は疑問視され始めています。
一般に、変形性膝関節症に対し病院でサポーターを処方することはほとんどありません。
ドラッグストアでは、様々なサポーターが変形性膝関節症向けに販売されています。
しかし、これがよいと強くお勧めできるものはありません。
試して楽であれば着用を続けてみるとよいでしょう。
整形外科でよく行われる変形性膝関節症のリハビリは、ホットパック、超音波、筋トレ、マッサージ、関節可動域訓練などです。
人工膝関節置換術と高位脛骨骨切り術が多く行われています。
変形性膝関節症の末期になると、軟骨がすり減って無くなって骨同士がこすれ、痛みで日常生活が大きく制限されると手術を検討します。
医師が手術をするか決めるというより、痛みの辛さ、日常生活の不自由さから本人が決断する面が大きいです。
術式は人工膝関節置換術のほうが一般的です。
高位脛骨骨切り術は、痛みがあるけれども軟骨が比較的残っている人に行う方法です。
術後に治るまで時間がかかるのが難点です。
グルコサミンやコンドロイチンなどの軟骨成分のサプリメントが、膝の痛みに効くかのように広告されています。
しかし、軟骨は再生しにくい組織なので、効果は期待しないほうがよいでしょう。